Reclutamiento, Consentimiento Informado y Perspectivas de los Pacientes
A medida que avanza la medicina de precisión, también lo hace la importancia de ampliar la diversidad en los ensayos clínicos (As precision medicine grows, so does the importance of clinical trial diversity)
Alaric Dearment
Medcity News, 7 de julio de 2019
https://medcitynews.com/2019/07/as-precision-medicine-grows-so-does-the-importance-of-clinical-trial-diversity/?rf=1
Traducido y editado por Salud y Fármacos
Nota de Salud y Fármacos: Hemos traducido este artículo para que los lectores conozcan las estrategias que se están utilizando para captar participantes para los ensayos clínicos. Nos preocupa la ineficiencia del actual modelo de investigación y desarrollo de medicamentos, y pensamos que, en este momento, hay demasiados pacientes participando en ensayos clínicos que no aportarán avances científicos significativos, por lo que no son éticos. Además, los procesos descritos en este artículo hablan más de cómo se puede manipular a las minorías que de asegurar que el consentimiento informado se otorga de forma libre e informada.
Expertos dijeron que el aumento de las nuevas terapias de vanguardia resaltó las disparidades entre los que participan en ensayos clínicos y los pacientes que reciben nuevos medicamentos. Un borrador de guía que la FDA publicó a principios de junio abordó este problema.
La idea de que un medicamento deba someterse a ensayos clínicos antes de ser elegible para recibir el permiso de comercialización parece bastante simple. Pero mientras la FDA y la EMA aprueban anualmente docenas de medicamentos, los estudios que utilizan para su aprobación a menudo no se corresponden con la demografía de los pacientes que van a utilizar esos medicamentos en el “mundo real”. Y con el aumento de la medicina de precisión, medicamentos dirigidos a moléculas específicas y terapias genéticas, la falta de diversidad en los ensayos clínicos puede lograr que sea más difícil obtener una imagen completa del perfil de seguridad y eficacia de un medicamento.
El 6 de junio, la FDA emitió un borrador de guía sobre cómo la industria podría aumentar la diversidad de las poblaciones que participan en los ensayos clínicos a través del diseño del ensayo, ajustando los criterios de elegibilidad y mejorando las prácticas de inscripción (https://www.fda.gov/regulatory-information/search-fda-guidance-documents/enhancing-diversity-clinical-trial-populations-eligibility-criteria-enrollment-practices-and-trial). Esto garantizaría que reflejasen mejor a la población general, en términos raciales, étnicos y de género. Los expertos están divididos sobre el efecto que en el mundo real podría tener dicha guía, aun cuando elogian a la FDA por reconocer la importancia de la diversidad en los ensayos clínicos.
Están de acuerdo en que el estatus quo no puede seguir. Con la falta de diversidad racial y étnica en los ensayos clínicos, los fabricantes de medicamentos están respondiendo a los caucásicos, incluso cuando la población de EE UU se está volviendo cada vez más diversa. Y eso tiene graves implicancias para la seguridad y eficacia de los medicamentos.
“Cuando no se incluyen comunidades diversas, se corre el riesgo de hacer suposiciones sobre la seguridad y efectividad de los medicamentos que pueden no ser precisas”, dijo el mes pasado Stephanie Monroe, directora ejecutiva de African Americans Against Alzheimer’s, en una entrevista durante la reunión anual de la Organización de Innovación en Biotecnología. “La generalización de los hallazgos en la mayoría de los participantes actuales (hombres blancos y europeos) a afroamericanos, latinos, mujeres y otros puede estar incorporando suposiciones falsas sobre la falta de diferencias con lo que se está convirtiendo rápidamente en la nueva mayoría”.
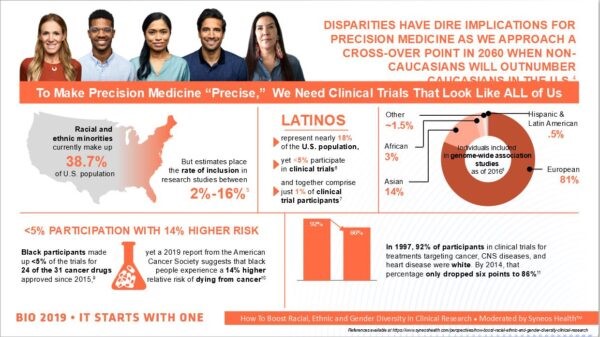
El 5 de junio en BIO, Monroe participó en una mesa redonda sobre el tema de la diversidad en la medicina de precisión que incluyó infografía, proporcionada por la organización de investigación por contrato Syneos Health, que ofrece una instantánea de cuán deficiente es la diversidad en los ensayos clínicos. Si bien las minorías raciales y étnicas constituyen el 38,7% de la población de EE UU, sus tasas de inclusión en los ensayos varían desde un máximo del 16% hasta un 2%. Las tasas de participación afroamericanas son inferiores al 5%, a pesar de que tienen un riesgo 14% mayor de morir de cáncer. Los latinos representan sólo el 1% de los participantes en ensayos clínicos, pero el 18% de la población en general.
Múltiples estudios explican por qué una participación tan baja de varias comunidades podría ser un problema. En 2015, un estudio de la FDA encontró que había diferencias en como los grupos raciales y étnicos respondían al 20% de los medicamentos aprobados desde 2009 (https://www.ncbi.nlm.nih.gov/pubmed/?term=Clin+Pharmacol+Ther.+2015%3B97(3)%3A263-273). Y se sabe desde hace tiempo que la farmacocinética puede diferir de maneras clínicamente significativas entre caucásicos y asiáticos orientales, lo que puede dar lugar a fallas terapéuticas y efectos secundarios inesperados (https://www.ncbi.nlm.nih.gov/pubmed/15342610).
El género también puede desempeñar un papel: los estudios en los últimos años han demostrado que los inhibidores del punto de control PD-1 se usan para tratar el cáncer, una clase que incluye medicamentos de gran éxito como Opdivo (nivolumab) de Bristol-Myers Squibb y Keytruda (pembrolizumab) de Merck & Co, pueden ser más efectivos en hombres que en mujeres (https://www.ncbi.nlm.nih.gov/pubmed/31106827).
“En el mundo emergente de la inmunoterapia, hay diferencias genéticas, raciales y étnicamente definidas en la anatomía inmune”, dijo el Dr. Jeff Sharman, un hematólogo-oncólogo de Eugene, Oregon, en una entrevista telefónica.
Un ejemplo de esto es el receptor de células T o terapias TCR. Al igual que las células CAR-T, los TCR dependen de la modificación genética de las células T inmunes de los propios pacientes para atacar los tumores. Pero a diferencia de los CAR-T, se corresponden con antígenos leucocitarios humanos específicos, o HLA, lo que significa que la probabilidad de su eficacia puede depender de la etnia del paciente.
“La terapia personalizada de receptores de células T puede ser más adecuada para ciertos grupos raciales y étnicos porque tenemos HLA-B7, pero no lo encontrará en Corea, esa es una diferencia muy real”, dijo, refiriéndose a un tipo de HLA que es más común entre los grupos del norte y oeste de Europa. Tales fenómenos subyacen a la importancia de aumentar la diversidad en las poblaciones de ensayos clínicos.
“No siempre está claro qué es y qué no es generalizable, por lo que hay un gran interés en lograr que una mayor población de afroamericanos o latinos participe en esos ensayos clínicos para que haya datos más generalizables”, dijo Sharman.
Pero a pesar del reconocimiento generalizado de que la falta de diversidad en los ensayos es un problema, no se hizo a propósito.
“No es culpa de los patrocinadores, y tampoco es culpa de los centros de investigación”, dijo el Dr. Fabian Sandoval, CEO del Instituto de Investigación Clínica Emerson con sede en Washington y participante en el panel BIO, en una entrevista telefónica.
Sandoval, quien también presenta el programa de Telemundo “Tu Salud Tu Familia”, dijo que el problema no es el racismo entre científicos y médicos, sino una constelación de factores culturales, económicos y sociales.
“El problema es que no todas las personas enfermas van al médico”, dijo.
La falta de seguro de salud puede obligar a las personas a acudir a los herbolarios tradicionales. Esto también podría deberse a la falta de conciencia o educación: las minorías podrían ni siquiera saber que se están realizando ensayos clínicos y podrían inscribirse.
Dado este contexto, algunos dicen que tales problemas sistémicos son la razón por la cual los esfuerzos de la FDA pueden no tener demasiado efecto. El problema parece ser mucho más complicado de lo que una guía puede abordar, dijo Arthur Caplan, profesor de bioética en la Universidad de Nueva York.
“En un país con acceso desigual a la atención médica hay grandes obstáculos”, dijo Caplan en una entrevista telefónica. “Es especialmente difícil reclutar minorías para la investigación, cualquier que sea la guía que se apruebe”.
La falta de participación en el sistema de atención médica en general, la subutilización de la atención especializada debido a problemas de acceso y precios, la dificultad para encontrar transporte para llegar a los centros de ensayos clínicos, las barreras del idioma y la desconfianza hacia la investigación médica contribuyen a que haya una representación insuficiente de las minorías [con menos recursos] en los ensayos clínicos, dijo.
“Estos son problemas difíciles, algunos de los cuales requieren una reforma del sistema de salud, no guías”, dijo.
Monroe, que defiende las luchas de los afroamericanos contra el Alzheimer, hizo eco de que se necesita una respuesta formal más que una guía.
“Dada la importancia de la inversión en investigación por parte de los contribuyentes, patrocinadores y otros, hay que adoptar un enfoque más intencional para eliminar los criterios de exclusión innecesarios, minimizar las barreras a la participación, especialmente para comunidades diversas, como el idioma y la falta de acceso a los centros de investigación cerca de la residencia de estas poblaciones, y el abordaje tiene que ser más formal”, dijo.
Sin embargo, otros fueron más optimistas respecto al efecto de la guía de la FDA.
Jeff Kozloff, CEO de TrialScope, una empresa que trabaja en la transparencia y cumplimiento de las regulaciones en los ensayos clínicos con sede en Jersey City, Nueva Jersey, dijo en una entrevista telefónica que las sugerencias de incluir en los ensayos a mujeres embarazadas y adolescentes son de especial interés, y los diseños de ensayos podrían ser más adaptables. “No sólo está mejorando la conciencia sobre los ensayos, sino que se están flexibilizando las restricciones sobre quién puede participar y ampliando la elegibilidad de las personas”, dijo.
Cualquier efecto que la guía preliminar tenga a largo plazo probablemente será gradual, en lugar de ser algo instantáneo como un interruptor de luz, dijo Kozloff. Pero TrialScope y los patrocinadores de ensayos que usan sus servicios se toman el tema de la diversidad muy en serio y siguen probando diferentes tácticas para mejorarla, por ejemplo, a través de la selección de centros de investigación en áreas donde residen poblaciones diversas, haciendo que la participación sea menos onerosa y ajustando los criterios de inclusión y exclusión, dijo.
“Si esos criterios se pueden flexibilizar para reducir la carga al paciente, en el futuro tendrán un gran impacto”, agregó Kozloff.
Las universidades también pueden ayudar, agregó Sandoval, señalando el programa de Embajadores Culturales de la Universidad de Yale, que se ha asociado con la Junta por la Acción Progresista y la Iglesia Metodista Episcopal Africana de Zion para llevar a cabo actividades de divulgación en New Haven y entre las comunidades latinas y afroamericanas de Connecticut para impulsar la participación en ensayos clínicos.
Cuando se interactúa con comunidades diversas, es importante tener competencia cultural y lingüística, y eso va más allá del bilingüismo.
Por ejemplo, el uso de tecnología como dispositivos portátiles para mejorar la participación en ensayos clínicos sin sobrecargar a los pacientes con la necesidad de viajar con frecuencia a los centros de investigación requiere buenos servicios de Internet y conectividad decente.
Pero Sandoval dijo que también es importante utilizar idiomas que la gente entienda, no sólo en español, sino que también utilicen términos comunes para afecciones médicas. Muchas comunidades usan jergas para hablar sobre las enfermedades, como en algunas comunidades afroamericanas, donde las personas con diabetes dirán que “tienen azúcar”, dijo Sandoval.
De hecho, la necesidad de tener sensibilidad cultural puede manifestarse en varios lugares. Por ejemplo, entre los navajo, la tribu nativa americana, hablar de una enfermedad en un paciente mayor y más tradicional se puede tener que hacer en tercera persona, porque decirle a una persona que tiene una enfermedad en segunda persona se puede interpretar como una maldición, según un artículo de 2011 en la revista especializada Drug Store News (https://www.drugstorenews.com/pharmacy/navajo-pharmacist-fills-patient-education-gap/).
Sin embargo, el problema de la diversidad en los ensayos clínicos no está resuelto, el aumento de la medicina de precisión y de las nuevas terapias de vanguardia resaltan la importancia crucial de encontrar una solución.
“Dado que EE UU está comenzando a crear atención médica personalizada y medicina de precisión, sería importante construirla correctamente para garantizar que estas comunidades no se queden rezagadas, sino que sean incluidas, y que se eliminen las barreras a su participación”, dijo Monroe.