ECONOMÍA y ACCESO
Precios
Cataluña pagará los medicamentos en función de su ‘incertidumbre sanitaria’
Carlos B. Rodríguez
El Global, 30 de mayo de 2014
http://tinyurl.com/nugblar
En términos generales, el modelo catalán de selección de un esquema de pago en el ámbito farmacoterapéutico considerará que la existencia de un grado de incertidumbre reducido supondrá aplicar esquemas de pago tradicionales, con o sin descuentos o con o sin regulación de acceso (tipo visado o comisiones asesoras). Por el contrario, un grado de incertidumbre alto llevaría a la decisión de utilizar esquemas de pago basados en resultados (EPR). Así consta en la guía para la definición de criterios de aplicación de EPR que acaba de publicar el CatSalut, que también establece que la existencia de incertidumbre elevada en resultados sanitarios será dominante en el modelo, por encima de cualquier otra variable.
Es decir, que en caso de existir, este factor será siempre el determinante de la selección del esquema de pago en el ámbito farmacoterapéutico. En ausencia del mismo, el siguiente factor determinante del resultado será la incertidumbre presupuestaria. En esta situación, el impacto presupuestario potencial del medicamento y el valor del Ratio Coste-Efectividad Incremental (RCEI) en relación al umbral definido son los factores que podrían modular la decisión final. Pero podría ocurrir que no existieran incertidumbres relevantes, ni sanitarias, ni económicas. En ese supuesto, el modelo tendrá en cuenta “exclusivamente” las preferencias y la disponibilidad del CatSalut a pagar como elementos determinantes.
La suma de estos tres escenarios en función de las incertidumbres identificadas ha resultado en un modelo que establece un total de siete posibles decisiones de recomendación (ver Cuadro 1) como base de un modelo de incorporación de innovaciones terapéuticas que cumpla el triple objetivo que se espera de él: garantizar el acceso de los pacientes a estas innovaciones; así como la sostenibilidad económica del sistema y la adecuada compensación de la aportación terapéutica.
Cuadro 1
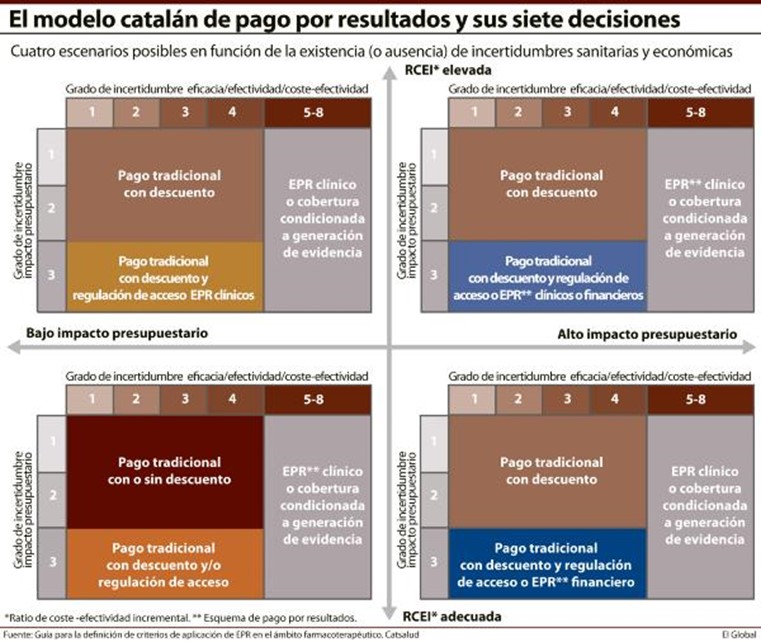
La consecución del equilibrio entre estos tres objetivos ha llevado al desarrollo de experiencias novedosas de pago de la innovación en los países del entorno español, que suponen nuevos escenarios de relación entre responsables de la compra de servicios y proveedores del medicamento distintos a los habituales.
Desde este punto de vista, el modelo catalán nace en el marco del Plan de Salud 2011-2015 de la Generalitat. La guía del CatSalut tiene como objetivo establecer las recomendaciones para aplicar estos esquemas con cuatro objetivos: homogeneizar conceptos; identificar sus beneficios, así como las situaciones y medicamentos para las que son adecuados y definir un proceso de decisión. Para confeccionarla se ha realizado una revisión del conocimiento y de la experiencia internacional alternativa a los esquemas tradicionales de pago y fijación rígida de precios.
Las alternativas que han surgido en diversos países están basadas en incentivos y en la capacidad de limitar o acotar las incertidumbres mediante acuerdos de financiación entre las partes vinculados a condiciones de uso y resultados. El cometido, por tanto, es repartir el riesgo entre los agentes, evitando que el pagador tenga la percepción de que las incertidumbres recaen totalmente en él.
Desde una perspectiva general, todos estos modelos se enmarcan operativamente en el concepto de Acuerdos de Riesgo Compartido (ARC), aunque su nombre varía en función del modelo particular que ha sido aprobado en cada país. En Reino Unido, por ejemplo, se integra en los Patient Access Schemes del británico NHS. En Cataluña, la opción ha derivado en los Esquemas de Pago por Resultados.
Los ARC no son nuevos en el ámbito farmacéutico. Existen ejemplos internacionales en los últimos 20 años. En una revisión realizada en 2010 se identificaron 58 referencias a esquemas vinculados a resultados clínicos o sanitarios, ya fueran condicionados a generación de evidencia o a garantía de resultados o uso. De ellos, el 75 por ciento correspondían a países de la UE. El resto, a EE UU. Pero en los últimos tres años se han desarrollado muchos más esquemas de este tipo en esos y otros países: Italia dispone en estos momentos de más de 15 esquemas; Reino Unido, más de 20; Australia, unos 33, de los cuales la mayoría es de resultados financieros tipo precio volumen…
En España, las experiencias de acuerdos de riesgo compartido a nivel estatal son muy escasas y se han llevado a cabo, fundamentalmente, en el ámbito hospitalario. Entre las experiencias que se han desarrollado se encuentran las que se han llevado a cabo en el Hospital Virgen de las Nieves, de Granada, en el tratamiento de la hipertensión pulmonar; en el Hospital La Fe, de Valencia, en enfermedades lisosomales; así como los ejemplos de pago basado en resultados que se han llevado a cabo en Cataluña con vocación de continuidad y expansión a más centros y medicamentos.
¿Qué cabe esperar de este modelo? A corto plazo, variaciones que terminen de afinar el que sin duda se presenta como el instrumento de futuro de la política farmacéutica. Los sistemas de salud analizados en la guía del CatSalut no dejan de explorar nuevos esquemas de financiación como fórmula presente y futura de trabajo. Al mismo tiempo, buscan mecanismos que minimicen el esfuerzo de las partes en su aplicación. En esta línea, la propia guía catalana pide ser entendida “como una primera versión que se validará en sus aspectos operativos e instrumentales antes de su aplicación formal en el sistema sanitario de Cataluña”.
Las experiencias internacionales también arrojan otras conclusiones que pueden arrojar pistas interesantes. De ellas se puede concluir, en primer lugar, que los modelos de relación que incluyen estrategias de compra por resultados son casi siempre de carácter estatal y llevadas a cabo desde el ámbito financiador del sistema. Se trata, asimismo, de experiencias limitadas a un cierto número de fármacos y, en ningún caso se utilizan como estrategia general. “Los esquemas tradicionales siguen siendo la respuesta mayoritaria a la financiación de medicamentos”, señala el documento.
En general, cada sistema establece el nivel de incertidumbre que asumen, en función de las características del medicamento, de la patología a la que va dirigido y del impacto potencial en el sistema. No existe un criterio único de aplicación de los esquemas alternativos, ni siquiera en muchos casos unos criterios explícitos, lo que el CatSalut interpreta como una de las lagunas a rellenar. “Parece recomendable tender a modelos que establezcan reglas de juego claras y, por tanto, criterios explícitos, aún adoleciendo en muchos casos de una cierta carga de arbitrariedad”, señala la guía.
Asimismo, no necesariamente todas las iniciativas pasan por acuerdos de resultados sanitarios o clínicos, sino que se intenta valorar la estrategia más eficiente en cada momento en función de los objetivos del financiador y las incertidumbres que presenta el medicamento. Pese a ello, todos los modelos de compra vinculados a resultados vuelven a la primera conclusión: suponen recursos administrativos y de seguimiento que, en ocasiones, se han considerado excesivos por las partes, sobre todo cuando el número de esquemas crece.
El propio CatSalut lo reconoce a la hora de repasar las consecuencias de la experiencia acumulada en Cataluña. En todos los casos se han implicado los centros sanitarios, los laboratorios y el CatSalut, con una identificación clara de beneficios por parte de los primeros y dudas de los segundos. La industria farmacéutica, si bien ha asumido una parte importante de los recursos implicados en el seguimiento y monitorización y asume los beneficios de este tipo de acuerdos, “considera la dificultad de llevar a cabo estos acuerdos de forma atomizada en cada centro, ya que se desconocen los costes de seguimiento, transacción y administrativos que, se intuye, podrían ser elevados si se generalizaran”, refleja la guía.
Arrojando luz sobre los ARC
Mucho se ha hablado de los acuerdos riesgo compartido, pero poco se ha podido leer hasta ahora. Gestión Hospitalaria y Acuerdos de Riesgo Compartido en España es el primer libro que aborda esta materia, aportando datos sobre las experiencias puestas en marcha en España con el fin de arrojar luz sobre la mejor manera de lograr una óptima distribución de los recursos y facilitar el acceso a fármacos innovadores. El libro ha sido editado por la Universidad Internacional Menéndez Pelayo y la biofarmacéutica UCB, y en su presentación contó, entre otros, con Antoni Gilabert, gerente de Farmacia del CatSalut.