Poco después de que la mirtazapina fuera autorizada en Canadá, un número de Therapeutics Letter de 2002 concluía que no presentaba una mejor eficacia o seguridad respecto a otros antidepresivos [1]. La mirtazapina fue aprobada para el alivio sintomático de la enfermedad depresiva y se comercializó como una alternativa a los inhibidores selectivos de la recaptación de serotonina (ISRS), que habían dominado el mercado de los antidepresivos desde finales de 1980 [2]. Al igual que con todos los antidepresivos, se desconocen los mecanismos de acción. La mirtazapina inhibe los receptores adrenérgicos, serotoninérgicos, histaminérgicos y colinérgicos muscarínicos, lo que le distingue farmacológicamente de los tricíclicos, ISRS o inhibidores de la monoaminooxidasa. Este número actualiza la evidencia sobre la eficacia de la mirtazapina (tanto en monoterapia como en combinación con otros antidepresivos), la relación dosis-respuesta y los daños asociados a su uso.
Eficacia comparativa
Una revisión sistemática y metaanálisis en red publicado en 2018 incluyó ensayos clínicos aleatorizados (ECA) publicados y no publicados de 21 antidepresivos. La proporción de respondedores (definidos como una reducción del 50% en la severidad de los síntomas depresivos utilizando la puntuación de un observador según una escala estandarizada), fue del 42%-53% en los grupos con tratamiento activo frente al 35% en el grupo placebo, tras 8 semanas de tratamiento. La respuesta a la mirtazapina fue del 50% [3,4]. Cuando se consideraron todas las comparaciones fármaco-fármaco realizadas en el metaanálisis en red, la mirtazapina resultó ser más eficaz que otros 3 antidepresivos disponibles en Canadá: fluoxetina, fluvoxamina y trazodona (calidad de la evidencia: moderada) [4]. Los autores no consideraron que las diferencias en eficacia entre antidepresivos fueran clínicamente significativas, dado que el efecto de los fármacos frente a placebo se describe como “modesto” [4].
Dosis-respuesta y seguridad
Una revisión sistemática y metaanálisis de 2019 sobre ECAs doble ciego que evaluaron la dosis-respuesta en el tratamiento de adultos con depresión mayor, encontró que la proporción de respondedores a mirtazapina se incrementaba ligeramente hasta alcanzar la dosis de 30 mg, pero descendía a dosis superiores (ver el gráfico de la izquierda de la Figura).
Las retiradas de tratamiento debidas a efectos adversos se incrementaron enormemente con el aumento de dosis (ver el gráfico de la derecha de la Figura). Por tanto, el sobrepasar los 30 mg diarios disminuye los beneficios e incrementa notablemente los daños [5].
Según la actualización de los criterios de Beers de 2019 sobre medicamentos potencialmente inadecuados para personas mayores, se recomienda prudencia con el uso de mirtazapina (evidencia moderada, recomendación fuerte), ya que puede exacerbar o causar el síndrome de secreción inadecuada de la hormona antidiurética (SSIHA) o hiponatremia [6].
La mirtazapina tiene una larga vida media, que aún se prolonga más después de los 55 años (en hombres, de 22 a 32 horas y, en mujeres, de 38 a 41 horas) [2]. La dosis debería reducirse también en caso de disminución de la función renal o hepática.
Figura: Relaciones dosis-resultado de mirtazapina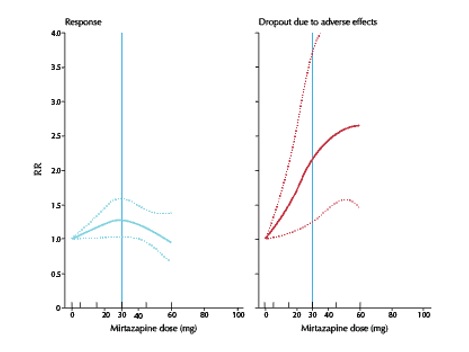
RR: riesgo relativo de «respuesta» o retiradas de tratamiento debidas a efectos adversos. Las líneas punteadas representan intervalos de confianza del 95%.
Daños
En 2002, Therapeutics Letter resaltaba que la mirtazapina tiene un efecto sedante prominente y a los pacientes se les debería advertir de que puede causar disfunción motor o mental [1]. Aproximadamente un 50% de los participantes en el ECA experimentaron somnolencia, pero el tratamiento del insomnio no es una indicación aprobada por Health Canada [7-10]. En un metanálisis sobre los daños producidos por los antidepresivos, se observó que la mirtazapina presentaba una de las tasas más altas de somnolencia (solo superada por la fluvoxamina) y de las más bajas de insomnio (solo superada por la agomelatina) [11]. En una revisión Cochrane de 2018 sobre antidepresivos para el insomnio, no se identificaron ensayos de mirtazapina en adultos con un diagnóstico primario de insomnio [12].
Entre los 12 antidepresivos utilizados en una cohorte de pacientes seguidos durante diez años, el uso de mirtazapina se asoció con mayores tasas de aumento de peso(1,50, IC95% 1,45 a 1,56) [13]. Respecto a los ISRS, también presentó mayor incidencia de sequedad de boca y fatiga (disminución de la capacidad física y mental debido al cansancio) y menores tasas de sudoración, náuseas o vómitos [10].
En 4 ECAs revisados, se observaron menos efectos adversos de tipo sexual con la mirtazapina respecto a ISRS; OR 0,31 (IC95% 0,13 a 0,74) [10]. Sin embargo, otros revisores advierten que “el actual nivel de evidencia no nos permite realizar una estimación precisa de los efectos comparativos en disfunción sexual asociados con un tratamiento antidepresivo específico” [14].
La infundada adición de mirtazapina a otro antidepresivo
En una revisión Cochrane de 2019 sobre síntomas persistentes de depresión después del tratamiento inicial con antidepresivos, se identificó un ensayo clínico de alta calidad desarrollado en atención primaria en el que se comparaba la adición de mirtazapina o placebo a ISRS o ISRSN en personas que no respondieron adecuadamente tras 6 semanas de tratamiento.
Conclusiones
Referencias